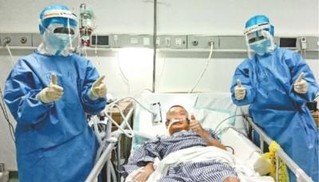
4月24日,随着最后一例重症患者新冠肺炎治愈,武汉重症病例实现清零。这是4月13日,武汉大学人民医院东院区一位新冠肺炎危重症患者,在医护人员的精心治疗与照顾下,身体逐渐恢复 通讯员刘瑜 摄
武汉“零”时刻
3月13日 首次出现新增疑似病例为0
3月18日 首次出现新增确诊病例为0
4月23日 危重症病例清零
4月24日 重症病例清零
4月24日,国务院联防联控机制新闻发布会上宣布,随着最后1例重症患者新冠肺炎治愈,武汉危重症和重症病例全部实现清零。从最高峰近万例在院重症患者,到如今危重症和重症患者全部清零,武汉重症救治率划出一条漂亮的下滑线。
关口前移对重症患者精准预判积极救治
1月27日,在武汉市肺科医院,一位84岁的患者高烧不退,血氧仅有50%,还有高血压、冠心病等基础疾病,救治难度极大。
这位患者的情况是新冠肺炎重症救治难的典型缩影:多器官受累、病情进展突然加快、多伴有基础疾病。也是在这一天,中央指导组进驻武汉,调兵遣将,直面挑战。
金银潭医院、武汉市肺科医院、中南医院、同济医院中法新城院区、同济医院光谷院区、武汉大学人民医院东院区、协和医院西院区等一批高水平医院先后被确定为重症患者集中收治医院。
最初的两周,意外常常发生,在经历了几位患者的去世之后,负责接管同济光谷院区ICU病区的华山医疗队提出关口前移、提前介入、提前治疗。
“精准预判是‘治疗关口前移’的前提。”华山医疗队第四纵队领队李圣青教授说。2月17日,同济医院光谷院区ICU,一名50岁危重症患者被实施气管插管呼吸机通气后,血氧饱和度仍然没有得到改善。18日,华中科大附属同济医院心内科副教授周宁提出给他使用ECMO(体外膜肺氧合)以缓解他的低氧血症。
2月28日11时30分,在和医护人员共同抗击病魔10天后,这名患者顺利脱离ECMO和有创呼吸机,转危为安。
“没有突然发生的病情变化,只有没有发现的病情变化。”在同济光谷院区的病例讨论会上,无锡医疗二队的专家强调,新冠肺炎重症患者往往合并多种基础疾病,一定要比普通患者更细心,在病情恶化之前就留意到某些指标的变化。
对于重症患者的治疗关口前移,中央指导组总结出更详细的建议并写进指南,每一项指标都以“小时”为时间节点。
据专家组成员、北京朝阳医院副院长童朝晖教授介绍,通过研究大量病例发现,很多患者用无创通气、高流量吸氧时间太久,患者的氧饱和度一直在80%~90%以下,甚至更低,这样拖至一周甚至10天后,患者氧合指数早就小于50毫米汞柱了。而提出2小时、24小时这些时间节点,目的就是为了临床好操作,加强对重症患者的积极救治,关口前移。
合力攻关
多学科探索更科学诊疗方案
“快快快!病人出现不明原因出血,赶紧请求多学科会诊!”3月22日,华中科技大学附属协和医院西院ICU病房内,2名新冠肺炎危重症患者大出血,病情危急。
但患者正在ICU接受呼吸机辅助通气和ECMO治疗,不宜运送去手术室接受手术。院方迅速拉来无影灯,准备好手术器械,在病房里开始手术。经过该院胃肠外科、心内科、消化内科、介入科、麻醉科、ICU等多学科专家团队联合广东医疗队专家组全力救治,2名患者的病情得到控制。
“细节!团队!”这是火神山医院重症医学一科主任张西京眼中的关键,也是火神山重症医学一科与死神较量的“看家本领”。30名医生、50名护士来自呼吸科、消化科、神经科、麻醉科等不同医院、多个科室。在这里,每个患者的个体化治疗方案的制定、执行,都是学科团队协作的成果。
类似协和医院西区和火神山医院这样的多学科、多团队协作,在各重症收治医院都是常态。同济医院光谷院区更是组建了一支由护心、保肾、护肝、护脑、气管插管、营养支持、中药特殊治疗、康复8支小分队组成的“特战尖刀连”,为17支医疗队服务,弥补各医疗队的“短板”。
“多学科联合救治,与其说是医学专业结构上的合作,倒不如说是本地医院与各驰援医疗队组织结构上的协作。”同济医院光谷院区院长刘继红说。
武汉大学人民医院东院整合救治力量,成立病情评判、联合救治、降低病亡率等专家指导小组,在李兰娟院士带领下,推出抗病毒治疗、抗休克治疗、抗低氧血症和多器官功能衰竭、抗继发感染,同时维持水电解质酸碱平衡和微生态平衡的“四抗二平衡”救治策略,并将人工肝、微生态、干细胞等新技术应用于临床救治,ICU病亡率由原来80%以上降至15%以下。
“新冠肺炎重症患者往往存在多个器官功能损害,多团队多学科协作非常必要。”广东医疗队领队张挪富说,新冠病毒不仅会导致肺部的损害,还会引发肾脏、肝脏、心肌等损害。
中西医携手战疫也堪称一大“亮点”,据统计,中西医结合治疗的重症患者占比超过90%。
此外,从各医疗队整建制接管新冠肺炎病区以来,各定点医院就逐渐建立了战时联合医务处,规范的专家会诊制度、死亡病例讨论制度等。由医疗队和本地医务人员共同组成的专家组形成合力,在典型病例分析指导中为重症救治探索更为科学、精准的诊疗方案。
一人一策
精准施治降低病亡率
3月27日,协和西院重症ICU病房内,64岁的陈先生和69岁的梁先生各种生命监测仪器平稳运转,对病程均在2个月左右的危重患者,维持这一结果十分不易。
就在4天前,两人同一天经历了一次大出血,协和西院的专家与广东支援武汉协和西院ICU医疗队联手,24小时生死竞速才救回生命。
ICU的危重症救治是难中之难。同是大出血,出血原因、部位不同,治疗方案也截然不同。陈先生是脾脏出血,由协和西院介入室、心血管内科的专家担纲,通过介入手术堵住出血点。梁先生则是消化道大出血,由协和胃肠外科专家主刀,截断出血部位。
两台手术能够成功,除了团队的精诚合作,更是在细节上一丝不苟。在陈先生的介入手术中,训练有素的白衣战士们紧盯心电监护仪,发现异常当机立断,飞速抽吸药液,推注肾上腺素等治疗手段果断执行,维持心跳不停摆。
协和医院党委副书记、协和西院总协调人汪宏波介绍,一人一策,其实就是两个字,一个守,一个盯。病情随时都会有变化,守住病情,就守住了生命,要靠细心、耐心、责任心。
重症、危重症患者病程长、救治难度高,需要综合施策、精准施治,特别是对危重症患者实行“一人一案”管理。
4月1日,同济医院中法新城院区,77岁的刘爷爷在接受了52天的精心治疗后终于出院了。据吉林大学第一医院重症救治医疗队队长吕国悦介绍,刘爷爷年纪大,10年高血压病和糖尿病史,还有阿尔茨海默症,这类患者往往病情变化更快,治疗方案需要细化再细化,呼吸支持、药物支持、营养支持一个也不能少,需要医护人员日夜陪守。
“及时发现器官功能损害先兆,提前干预是降低重症病亡率的重要手段。”在武汉大学人民医院东院CCU(冠心病监护病房),河南商丘第一人民医院支援武汉医疗队队长韩传恩说,为确保救治的精准性,他们每天会对所有危重症病例进行排查,密切观察患者生命体征、血氧饱和度、有无呼吸困难等,评估风险,根据个人病情随时调整诊疗措施。
设备尖端
ECMO、人工肝等做到随需随用
在与死神搏斗两个月后,4月5日上午,38岁的彭先生从武汉市金银潭医院南五病区出院。
两个月中他多次病危,成为院内专家多次会诊的疑难案例。在对症支持治疗、气管插管等多种方式治疗无好转后,2月13日,金银潭医院夏家安医生团队和湖南医疗队一起为彭先生用上了ECMO(体外膜肺氧合),同时针对其肾功能衰竭等症状,进行持续肾脏替代治疗。
“总共为他输注超5000毫升血浆,相当于2名成人的常规血浆量,最终抢回一命!”夏家安感叹地说。
对于新冠肺炎危重症患者的救治来说,单价百万元的ECMO,因为能够替代患者的肺功能,而成为他们最后的生命屏障。疫情发生后,武汉急缺ECMO,而国内又无生产企业。经国务院联防联控机制协调,两架飞机接力飞行近万公里,将16台ECMO从德国法兰克福经北京运抵武汉;各地各部门联手,从国内调运近80台ECMO紧急驰援武汉。
“什么叫生命至上?就是不计成本、不惧困难,只要抢救有需要,再贵的药品、设备也要安排到位。”同济医院光谷院区院长刘继红说,该院区共救治1462名患者,高峰时期有21台ECMO随时备用。
约有5%的患者,会用到ECMO的升级模式,即VVA-ECMO,可提供心、肺两个器官的功能。3月21日晚,来自北京、江苏、浙江、安徽、湖北、内蒙古六省市自治区10家医院的12名呼吸、重症、心外等学科的12名专家联手,用全球最高生命支持仪器VVA-ECMO为一名已经休克的新冠肺炎危重症患者争取到生的希望。
除ECMO外,人工肝、血浆置换等尖端使用技术设备也做到了随需随用。
随着临床救治经验的不断累积,诊疗方案不断迭代升级,形成新冠肺炎重症救治的“中国经验”。当前,战疫进入最后的攻坚阶段,国家卫健委医政医管局有关负责人表示,必须始终把人民群众生命安全和身体健康放在第一位,用心用情敬佑每一个生命!






 地址:湖北省武汉市武昌区紫阳东路45号
地址:湖北省武汉市武昌区紫阳东路45号 联系电话:027-87839901 027-87324788
联系电话:027-87839901 027-87324788 传真:027-87250783 邮编:430070
传真:027-87250783 邮编:430070



